Palabras clave
aspiración, cuerpos extraños, vía aérea, pediatría
Definición de la patología
Cuerpo extraño proviene del latín “ekstajno” y se define como algo ajeno a la naturaleza de algo([2). Presencia de cuerpos extraños aspirados a laringe, tráquea y bronquios o ingeridos a esófago. Se trata de un evento potencialmente fatal ([1])
La presencia de cuerpos extraños constituye un accidente que habitualmente se presenta como un evento súbito en un niño previamente sano con manifestación de dificultas respiratoria severa, que incluso puede conducir a la muert. ([3])
Este evento inicial puede ser desapercibido por los padres y tener un tiempo de latencia asintomático que posteriormente se complica con lesiones que incrementan la morbimortalidad [3])
Prevalencia
La aspiración o ingesta de cuerpos extraños es una causa muy común de morbimortalidad en niños, especialmente en menores de 2 años. Durante el año 2000, fue la causa de 160 muertes y de más de 17.000 consultas a los servicios de urgencias en niños menores de 14 años en Estados Unidos. La muerte por asfixia secundaria a aspiración de cuerpos extraños es la cuarta causa más común de muerte accidental en Estados Unidos. Aunque cualquier persona a cualquier edad está en riesgo de aspirar o ingerir accidentalmente cuerpos extraños, los niños entre los 12 meses y los cinco años de edad, constituyen un grupo de mayor riesgo. Aproximadamente el 80% de los episodios ocurren en niños menores de 3 años, con un pico de incidencia entre los 2 primeros años de vida [1]
Antes del siglo XX, la aspiración de cuerpos extraños tenía un porcentaje de mortalidad del 24%, sin embargo con el desarrollo de las técnicas de broncoscopia la mortalidad se disminuyó dramáticamente [1]
Etiología y factores de riesgo
Los materiales aspirados se clasifican en orgánicos e inorgánicos. Los primeros son los más comunes, como cacahuates, frijol, maíz, nuez, y pistache. De los inorgánicos, objetos diversos de metal y platico [3])
Se sabe que la población de mayor riesgo para aspirar o ingerir accidentalmente cuerpos extraños son los niños entre 2 y 5 años, debido que en esta edad tienden a explorar ávidamente el mundo. La inmadurez de la dentición y carencia de molares dificultan la adecuada masticación de ciertos alimentos, asociado a la aún no apropiada coordinación del sistema neuromuscular que interviene en el proceso de la deglución y protección de la víaaaérea. Aunque afecta ambos sexos, se encuentra más afectado el sexo masculino con una relación 2:1 seguramente por tener en general una actividadafísica incrementada que los rodea e instintivamente introducen objetos a su boca [2].)
La aspiración o ingesta de cuerpos extraños depende de: hábitos alimenticios, que varían ampliamente entre culturas, ciudades o países, estrato socioeconómico, exposición cotidiana a objetos potencialmente aspirables o ingeribles, el grado de supervisión de padres o cuidadores, entre otros. Los cuerpos extraños más frecuentemente aspirados son materiales orgánicos, maní 36-55% de todos los cuerpos extraños en la sociedad occidental), otros como nueces, semillas especialmente de sandía en los países del medio oriente), otros como zanahorias crudas, uvas, salchichas, espinas de pescado, huesos de pollo, pedazos grandes de comida, semillas de frutas, palomitas de maíz, entre otros. Los cuerpos orgánicos son los más frecuentemente aspirados por lactantes y niños pequeños. Los materiales inorgánicos, especialmente juguetes plásticos, también dulces, clavos, clips, alfileres, baterías, piezas de joyería (aretes, cadenas), vidrios, ganchos, accesorios para el pelo, son frecuentemente aspirados por niños mayores. Las monedas constituyen el objeto más frecuentemente encontrado en el esófago, aunque todos los anteriormente descritos pueden impactarse en el lumen esofágico. Los obje- tos redondos son los que se encuentran con mayor frecuencia relacionados con desenlaces fatales. Es importante enfatizar en que según la naturaleza de los cuerpos extraños estos pueden, expandirse, cambiar de forma, disolverse, desintegrarse, fragmentarse, penetrar, irritar la mucosa respiratoria o digestiva ya sea por vecindad o por reacción físico-química [1].
La mayoría de cuerpos extraños en niños se localizan los bronquios, los cuerpos extraños en laringe y tráquea son menos frecuentes. Sin embargo cuando se trata de objetos grandes, con bordes afilados o irregulares se alojan con mayor frecuencia en la laringe. Esto es particularmente común en niños menores de 1 año. Comparado con los cuerpos extraños bronquiales, los laringotraqueales están asociados a mayor morbimortalidad [1].)
Cuadro clínico
La presentación del cuadro clínico de cuerpos extraños en vía aérea depende de si el evento fue presenciado, la edad del niño, el tipo de objeto aspirado, el tiempo transcurrido desde el evento y la localización del cuerpo extraño. La presentación y el diagnóstico en las primeras 24 horas de la aspiración ocurre aproximadamente en el 50-75% de los casos [2).
Los niños con dificultad respiratoria severa, cianosis, estado mental alterado, tienen una verdadera urgencia médica que demanda una detección precoz, soporte vital y remoción del cuerpo extraño mediante broncoscopia rígida [1].)
La clásica triada de sibilancias, tos y disminución de los ruidos respiratorios, no está universalmente presente [1])
El cuadro clínico de aspiración de cuerpos extraños cursa con tres etapas clínicas que pueden variar en tiempo y severidad. Después del evento inicial al ser aspirado el cuerpo extraño, el paciente presenta sensación de atoramiento, paroxismos de tos, inhabilidad para hablar, náuseas y potencialmente obstrucción completa de la vía aérea [1, 2].)
Una vez los reflejos de defensa se fatigan y el cuerpo extraño se aloja, el paciente experimenta una mejoría transitoria, que con frecuencia lleva al diagnóstico errado o tardío (por la “resolución” de los síntomas). Este corresponde al período asintomático o silente. En la tercera etapa, se presentan síntomas de las potenciales complicaciones, que pueden manifestarse entre minutos a meses después del episodio. Estos incluyen tos, fiebre, hemoptisis, neumonía, abscesos, atelectasias, hemotórax, neumotórax, perforación, mediastinitis, fístula broncocutánea e incluso muerte [1, 2].
Criterios diagnósticos
El aspecto clave en el diagnóstico de cuerpo extraño en el tracto aerodigestivo es una completa y detallada anamnesis. Un evento de atoramiento presenciado por otra persona (usualmente los padres u otro adulto), definido como un cuadro de inicio súbito de tos y/o disnea y/o cianosis en un niño previamente sano, tiene una sensibilidad del 76-92% para el diagnóstico de cuerpo extraño en vía aérea, nunca debe ser subestimado, aún en ausencia de síntomas respiratorios [1, 2].)
Los cuerpos extraños laríngeos no globulares, que obstruyen parcialmente la vía aérea, se manifiestan con disfonía, tos bitonal, estridor bifásico y ocasionalmente dolor.
El diagnóstico tardío se hace en pacientes que presentan síntomas días o semanas después de la aspiración, usualmente presentan síntomas inespecíficos de infección distal al cuerpo extraño. Generalmente presentan fiebre y síntomas de neumonía, en la ausencia de historia de aspiración, por lo cual no se sospecha un cuerpo extraño. Estos pacientes mejoran con antibioticoterapia, sin embargo, los infiltrados en la radiografía de tórax no resuelve, y la recurrencia de neumonía es frecuente.
Otros factores que contribuyen a realizar diagnóstico tardío, son la malinterpretación de los síntomas como evidencia que soporta el diagnóstico de neumonía de novo, asma, exacerbación del asma o bronquiolitis.
Diagnóstico Clínico
a) Existen tres signos altamente sugestivos de un cuerpo extraño traqueal:
1) La “Palmada audible”, se detecta escuchando de cerca al paciente mientras inspira o tose con la boca abierta, oyéndose el golpe del cuerpo extraño contra las paredes de la tráquea.
2) El “golpe palpable”, es el equivalente al frémito táctil de los soplos cardíacos, en el que al colocar un dedo sobre la tráquea se siente el golpe del cuerpo extraño al moverse dentro de la misma.
3) La “sibilancia asmatoide”, es una sibilancia audible directamente o con el fonendoscopio a nivel de la tráquea y que casi no se detecta en el tórax.
b) De encontrarse estridor, puede ser bifásico si el cuerpo extraño está en la tráquea extratorácica o espiratorio si se encuentra en la tráquea intratorácica.
c) La disfonía no es tan frecuente como en la localización laríngea y la severidad de la dificultad respiratoria depende del tamaño del cuerpo extraño y su capacidad para amoldarse a la anatomía de la tráquea.
d) La obstrucción de la vía aérea puede ser total y una traqueostomía de urgencia puede resultar completamente inútil. Es así como objetos grandes, de forma circular o esféricos pueden ser potencialmente letales.
e) Los cuerpos extraños bronquiales, se manifiestan con tos, estridor y/o sibilancias en espiración, disminución de la entrada de aire al pulmón afectado y dificultad respiratoria que varía en severidad. El cuerpo extraño muchas veces tiende a migrar o moverse, por lo que se debe auscultar al paciente en repetidas ocasiones.
f) Los cuerpos extraños alojados en el esófago, puede manifestarse con diversos síntomas: náuseas, sialorrea, vómito, hematemesis, dolor abdominal, intolerancia a la vía oral y odinofagia. Ocasionalmente un cuerpo extraño en esófago puede ocasionar compresión extrínseca de la tráquea y causar síntomas respiratorios que pueden ser interpretados como un cuerpo extraño en la vía aérea.
Diagnóstico porsimágenes
El estudio de rutina es una radiografía PA ó AP y lateral de tórax. Si se sospecha cuerpo extraño en hipofaringe, laringe o tráquea, proyecciones PA ó AP y lateral de cuello son útiles. Proyecciones en inspiración, espiración forzada, en decúbito lateral o incluyendo el abdomen, frecuentemente son requeridas. Estudios con fluoroscopia pueden ser útiles para evaluar la vía aérea dinámicamente [3, 6), pero la radiación es considerablemente mayor.
Se sabe que todo objeto virtualmente puede ser visible independientemente de su radiolucencia o radiopacidad, si está rodeado de aire. El contraste entre el objeto y el tejido adyacente determina su visibilidad. Materiales como vidrio o aluminio tienen una densidad similar a la del hueso. La densidad y el grosor afectan igualmente la visibilidad; una lámina delgada de aluminio puede ser detecta más fácilmente de lado que de frente.
El diagnóstico de un cuerpo extraño no se debe basar solo en el criterio radiográfico, con excepción de materiales evidentemente radiopacos. La sensibilidad y especificidad de los rayos x en el diagnóstico de cuerpos extraños varía en la literatura. Una radiografía de tórax normal no excluye el diagnostico de aspiración de cuerpo extraño. En unas series retrospectivas de 1068 casos de niños con cuerpos extraños aspirados, se encontrar radiografías dentro de límites normales en casi 2/3 de los casos.
Los cuerpos extraños causan en el tejido circundante ciertas reacciones que permiten inferir su presencia a pesar de que no sea visible. Cuando un cuerpo extraño se encuentra alojado en un bronquio fuente, el cuerpo extraño actúa como válvula de paso, permitiendo la entrada de aire en inspiración al dilatarse los bronquios, pero no en su salida en la fase espiratoria, cuando éstos se contraen. Este colapso espiratorio se traduce en atrapamiento de aire.
Las radiografías serán normales en inspiración, pero en espiración se observará hiperinsuflación del lado afectado, con desviación contralateral del mediastino (signo de Holzknecht). Cuando la obstrucción es severa o si se examina al paciente días a semanas después de la aspiración, tanto la entrada como la salida de aire estarán limitadas, observando un pulmón colapsado o atelectásico.
Complicaciones y pronóstico inicial
Las complicaciones se encuentran relacionadas con la naturaleza del cuerpo extraño y la demora en elodiagnóstico y remoción del mismo, pueden abarcar desde estenosis bronquial, infecciones recurrentes, destrucción del tejido pulmonar, absceso pulmonar, bronquiectasias, fístula broncopulmonar, complicaciones secundarias a hipoxia como daño cerebral, convulsiones y la muerte [2].)
Cuando se presenta obstrucción completa de la vía aérea (imposibilidad de hablar o toser), se debe realizar compresiones torácicas y golpes en la espalda si se trata de un lactante y la maniobra de Heimlich en pacientes mayores. Por otro lado estas maniobras no se deben realizar cuando el niño es capaz de hablar o toser, ya que se podría pasar de ser una obstrucción parcial por una completa.
Signos de alarm , aquellos que indican l gravedad de la enfermedad
Dificultad respiratoria severa que puede llevar a la muerte, disfonía, incapacidad para hablar o toser, náuseas, sialorrea, vómito, hematemesis, dolor abdominal, intolerancia a la vía oral y odinofagia.
Cuando se realiza un diagnóstico temprano de un cuerpo extraño en vía aérea, usualmente se ha generado poco daño en la vía aérea y el parénquima pulmonar. Entre más tiempo se retenga el cuerpo extraño más posibilidades existen de complicaciones (atelectasias, neumonía postobstructiva, mediastinitis, fístula broncocutánea e incluso la muerte). Un cuerpo extraño que cause infección distal recurrente o crónica puede llevar a la formación de bronquiectasias. Esta complicación se debe tratar después de remover el cuerpo extraño. Los cultivos obtenidos durante la broncoscopia, indican cual es el antibiótico de elección para tratar las áreas de bronquiectasis infectadas.
Diagnósticos diferenciales
Se debe realizar diagnóstico diferencial con patologías infecciosas como neumonías, asma, exacerbaciones del asma, bronquiolitis [1])
Examenes paraclínicos
No se recomienda tomar productos sanguíneos al menor con sospecha de aspiración de cuerpo extraño en las vías aéreas. Otros estudios, como la tomografía axial computarizada y la resonancia magnética nuclear, rara vez contribuyen con el diagnóstico, requieren de la colaboración del paciente (lo cual es difícil de lograr en niños pequeños) y retrasan el diagnóstico y tratamiento [1].
Plan de manejo
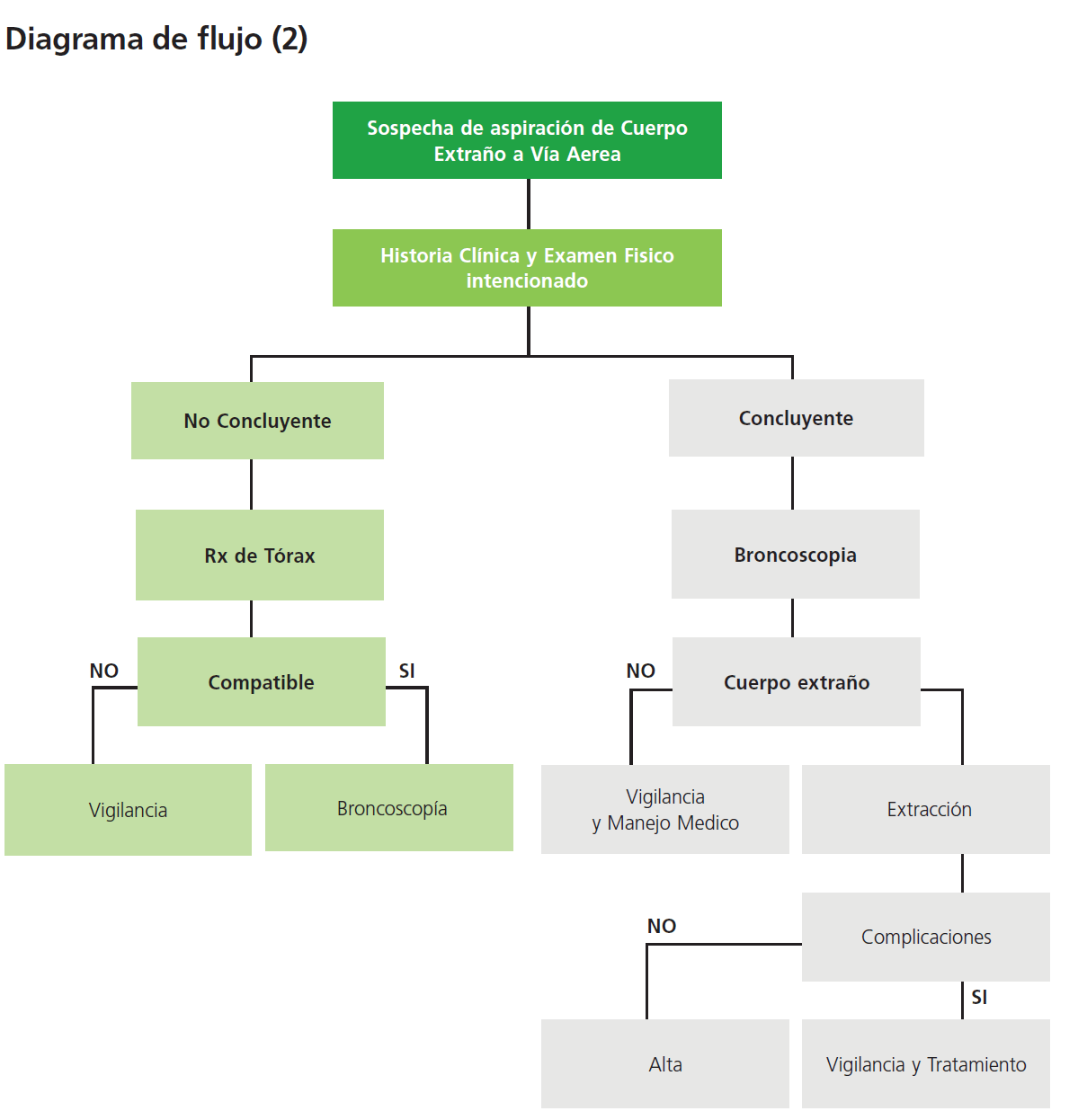
Definir certeza diagnostica descartar presencia de complicaciones, establecer severidad de cuadro y considerar las diferentes alternativas terapéuticas.
Siempre se deben tener en cuenta estos tres aspectos
• Historia clínica positiva para aspiración/ ingestión de cuerpo extraño
• Examen físico positivo o altamente sospechoso
• Hallazgos radiológicos [1, 2, 3])
El tratamiento de elección es la extracción endoscópica pronta, asegurando las mejores condiciones de seguridad para el paciente. A menos que el paciente presente una obstrucción total de la vía aérea, la cirugía puede diferirse hasta que la decisión de llevar al paciente a la sala de cirugía haya sido muy bien analizada, con el personal necesario. El instrumental quirúrgico debe ser revisado de antemano y debe estar disponible en la misma sala de cirugía [1, 2, 3].)
El árbol traqueobronquial debe ser examinado en todos los casos donde se sospeche aspiración de cuerpo extraño. La morbimortalidad incrementa si la evaluación broncoscopica se retrasa [1, 2, 3].)
Para llevar a un paciente a cirugía se tiene en cuenta dos de tres aspectos: (deben ser positivos por lo menos dos)
• Historia clínica positiva para aspiración/ ingestión de cuerpo extraño
• Examen físico positivo o altamente sospechoso
• Hallazgos radiológico [1, 2, 3])
Si se tienen dos criterios positivos de tres, el paciente debe ser llevado a broncoscopia rígida, que es el medio diagnóstico y terapéutico de elecció., según la American Thoracic Society Bbajo la mayoría de circunstancias la remoción de cuerpos extraños y tejido anormal se debe realizar por medio de un broncoscopio rígido” [1, 2, 3])
La broncoscopia rígida permite el control de la vía aérea, adecuada visualización, manipulación del objeto con una variedad de fórceps, y manejo de hemorragias provenientes de mucosas [1, 2, 3] )La toracotomía está indicada ocasionalmente en casos raros, en los cuales los cuerpos extraños se identifican pero no es posible removerlos o extraerlos con broncoscopia rígida [1, 2, 3].
La extracción de los cuerpos extraños debe ser realizada por un operador experimentado. El desprendimiento de cuerpos extraños o fragmentos de este, al bronquio fuente o al pulmón contralateral es una complicación letal, si el bronquio originalmente comprometido permanece obstruido por inflamación o cuerpo extraño residual [1, 2, 3].
Después de remover el cuerpo extraño, el árbol traqueobronquial debe ser evaluado en busca de otro cuero extraño o de fragmentos residuales. Si el cuerpo extraño se ha retenido el suficiente tiempo como para producir infección, se debe tomar muestra para gram y cultivo a través del broncoscopio para guiar el manejo antibiótico. Si persisten síntomas clínicos y radiográficos después de la extracción del cuerpo extraño y del manejo de la infección, se debe repetir la broncoscopia en busca de fragmentos residuales o de otro cuerpo extraño no identificado inicialmente [1, 2, 3].
Complejidad y sitio de atención
El paciente con cuadro de cuerpos extraños en tracto aerodigestivo superior que ingresa por el servicio de urgencias es evaluado en triage (método de la medicina de emergencias y desastres para la selección y clasificación de los pacientes basándose en las prioridades de atención, privilegiando la posibilidad de supervivencia, de acuerdo a las necesidades terapéuticas y los recursos disponibles, trata por tanto de evitar que se retrase la atención del paciente que empeoraría su pronóstico por la demora en su atención.) de donde se envían a valoración y manejo de urgencias por pediatría u otorrinolaringología Dependiendo de la severidad del cuadro puede continuar en manejo en nuestra institución o en otra si cuentan con el soporte técnico y médico [1, 3].
Protección específica
No permitir el manejo de objetos pequeños o semillas a niños menores de cinco años de edad, evitar llamadas de atención súbitas, sobre todo cuando los objetos son llevados a la boca, ya que esto propicia incoordinación respiratoria con llanto e inspiración profunda del cuerpo extraño. Evitar el manejo de globos, aun en niños mayores [3].
Es importante la educación de los padres para evitar los objetos y alimentos que representan un mayor riesgo. El diseño de juguetes y otros productos para niños, así como su legislación, constitución, constituirán u paso adicional pala la prevención de estos accidentes [3].
630
References
- Ospina, JC. Manejo de trabajo de Cuerpos Extraños en Tracto aerodigestivo superior en niños. Hospital Universitario San Ignacio. 2010. pp. 1-11.
- Catalogó maestro de guías de práctica clínica. Extracción de cuerpos extraños de la vía aérea, en niños de 2-12 años en el tercer nivel de atención. 2011. pp. 1-6.
- Martínez, M. Pediatría: salud y enfermedad del niño y del adolescente. Manual Moderno. 2009. pp. 1693-1699.
- Domínguez, J. Aparato Digestivo, Cuerpos extraños en aparato digestivo en los niños. BOL PEDIA 1998; 38 (165).
- Ingesta de cuerpos extraños. Carlos Maluenda Carrillo. Hospital Clínico San Carlos, Madrid.
- Manual de Procedimientos de la Unidad de endoscopia Pediátrica del Antiguo. Universidad de Guadalajara. 2010.






