Keywords
Neurocisticercosis; Absceso cerebral; Coexistencia; Honduras
Introducción
La neurocisticercosis es causada por el estado larvario de la Taenia Solium, es la enfermedad parasitaria más común del sistema nervioso al igual que la causa más común de crisis epilépticas en los países en vías de desarrollo en donde los rangos de prevalencia son el doble en comparación con los países desarrollados [1].
Globalmente más de 50,000 nuevos casos de neurocisticercosis relacionados con muertes ocurren cada año. Esta enfermedad ha sido indudablemente un problema mayor en la salud pública de países de américa central, sur américa y áfrica subsahariana causando un profundo impacto en la productividad y calidad de vida. Antes de la introducción de las técnicas modernas de neuroimagen, el diagnostico estaba limitado al hallazgo clínico de nódulos subcutáneos, la visualización de calcificaciones en rayos ¨x¨ o por cirugía en pacientes con hipertensión endocraneana y en necropsias [1].
En el ser humano, los cisticercos se localizan con mayor frecuencia en los músculos esqueléticos, sistema nervioso, ojos, tejido graso subcutáneo y corazón. Cuando el cisticerco se localiza fuera del sistema nervioso central (SNC), suele ser asintomático, sin embargo cuando se aloja en el sistema nervioso central, las manifestaciones clínicas dependerán del número de parásitos, de sus localizaciones, así como de la extensión y severidad de la respuesta inflamatoria del huésped [2].
Es importante mencionar lo infrecuente de la coexistencia de cisticercos cerebrales con otras lesiones ocupantes de los espacios dentro del SNC, entre ellas gliomas y abscesos cerebrales. El porcentaje de esta presentación varia alrededor de 1.2% de todos los casos [3].
El complejo ciclo de vida de la Taenia solium involucra dos huéspedes. El ser humano es el único que actúa como huésped definitivo para el gusano adulto mientras que el cerdo y el humano pueden actuar con huéspedes intermediarios para la forma larvaria. En el ciclo normal de transmisión la T. Solium habita en el intestino delgado del hombre en donde gracias a sus potentes ganchos y succionadores se mantiene firmemente adherida al mismo.
Los proglotides grávidos se desprenden de la parte distal del gusano que salen junto con las heces liberando miles de huevos al ambiente. En los lugares donde hay una disposición inadecuada de las heces humanas los cerdos se alimentan con heces que contienen huevos de T. Solium. Una vez que los huevos se encuentran en el intestino del cerdo estos pierden su cobertura y liberan oncoesferas que cruzan la pared intestinal y son llevados por el torrente sanguíneo a los tejidos involucrados con los cisticercos. Cuando el hombre consume carne de cerdo infectada inapropiadamente cocinada resulta en la liberación del escólex en el intestino delgado por acción enzimática digestiva, una vez q el escólex se adhiere a la pared intestinal, los proglotidos empiezan a multiplicarse hasta volverse un gusano adulto en 4 meses. El humano también puede actuar como huésped intermediario al ingerir huevos de T. solium. El hombre adquiere cisticercosis debido a la ingestión de comidas contaminadas con huevos de T. solium y por vía fecal-oral en individuos en los q habita un parasito adulto en su intestino [4-7].
El periodo entre la infección inicial y la aparición de los síntomas es muy variable y va de algunos meses a muchos años. La neurocisticercosis puede adoptar distintas formas según la localización, el número y el estado biológico del parásito, el grado y tipo de inflamación del tejido del huésped y las estructuras neurales afectadas La sintomatología resultara de la combinación de estos diferentes parámetros y casi cualquier síntoma relacionado con la afección del sistema nervioso central podrá presentarse [5].
Su diagnóstico es generalmente imposible de realizar considerando únicamente los criterios clínicos, aunque ciertos cuadros en zonas endémicas son orientadores; Mencionando que en más de la mitad de los sujetos infectados, la neurocisticercosis es asintomática [1-8].
Las pruebas inmunológicas, son de utilidad en casos de controversia diagnostica;
Para el diagnóstico de la NCC se han aplicado diversas pruebas inmunológicas como la prueba de ELISA, la inmunofluorescencia indirecta, la reacción de fijación de complemento, la hemaglutinación pasiva y la inmunoelectrotransferencia. La prueba más desarrollada y aplicada en nuestro medio es la prueba de ELISA, prueba que alcanza una sensibilidad del 80% en suero y el 90% en LCR, sin embargo la especificidad es menor. La prueba de Western Blot (inmunoelectrotransferencia) es una prueba altamente específica (100%) y sensible (98%), reproducible y de fácil manejo [9].
El absceso cerebral es un proceso supurativo focal dentro del parénquima cerebral con una patogenia y etiología diversa, siendo la cerebritis el estadio clínico más precoz. El diagnóstico del absceso cerebral es a menudo difícil de establecer al comienzo del curso de la enfermedad. No obstante, es importante hacer el diagnóstico, ya que un tratamiento precoz agresivo puede afectar considerablemente a la mortalidad y la morbilidad [10].
La incidencia del absceso cerebral ha permanecido relativamente estable en la era antibiótica; aunque se ha apreciado un leve incremento de la incidencia en los últimos años, esto puede ser un sesgo derivado de la utilización de técnicas diagnósticas más sensibles.
Los procesos supurativos focales del cerebro han surgido como un tipo importante de infección intracraneal en pacientes con SIDA. En la mayor parte de las series, la relación hombre mujer es de 2:1 aproximadamente, con una edad media de presentación de treinta a cuarenta años
Antes de 1980 el origen habitual de un absceso cerebral era la propagación por continuidad. En la actualidad, la diseminación hemática es la causa más frecuente. Los abscesos causados por propagación hemática son múltiples en 10% a 50% de los casos. En 25% de los casos no pudo encontrarse la fuente que dio origen al absceso. El tórax es el sitio más frecuente de origen [11].
Los cultivos del líquido extraído de los abscesos cerebrales son estériles hasta en un 25% de los casos. Los microorganismos más frecuentes son los estreptococos, 33% - 50% anaerobios. Generalmente, se encuentran microorganismos múltiples en 10% 30%de los cultivos [11].
Los estadios histológicos conocidos de los abscesos cerebrales son: cerebritis precoz 1- 3 días, cerebritis tardía 4 -9 días, capsula precoz 10-13 días y capsula tardía más de 14 días [11].
El inicio de los síntomas suele ser insidioso, evolucionando a lo largo de días o semanas; la duración de los síntomas es de dos semanas o menos aproximadamente en el 75% de los pacientes. En la mayoría de los casos, los síntomas más llamativos reflejan la existencia de una lesión ocupante de espacio intracerebral y la elevación de la presión intracraneana más que los signos sistémicos de infección [12].
La historia clínica y el examen clínico neurológico completo constituyen la base del diagnóstico clínico, el cual se debe confirmar con estudios de imágenes diagnósticas tales como la tomografía axial computarizada y la resonancia magnética, las cuales son las herramientas más importantes para definir la presencia de esta patología en el paciente y sus probables diagnósticos diferenciales [13].
Presentación del caso
Paciente femenina de 30 años de edad quien se presentó a la emergencia de medicina interna del Hospital Escuela Universitario, en la ciudad de Tegucigalpa, Honduras, con historia de cefalea de predominio frontal de tipo pulsátil de 6 días de evolución sin predominio de horario, acompañada de vómitos de 3 días de evolución, de 4 a 6 episodios diarios con predominio matutino, disminución de la fuerza en hemicuerpo derecho de instalación progresiva con 4 días de evolución.
La paciente fue dada de alta de sala de medicina interna 8 días atrás con el diagnostico de neurocisticercosis siendo manejada con albendazol y prednisona con buen apego al tratamiento.
En este nuevo ingreso se le encontró con franco compromiso de su estado general, con fascies de dolor, Glasgow de 15 puntos, papiledema bilateral grado 2 y hemiparesia fascio – braquio – crural derecha, se solicita tomografía axial computarizada cerebral contrastada que muestra lesión ocupante (Figura 1A y 1B). Dos días posteriores al ingreso la paciente desarrolla afasia motora.
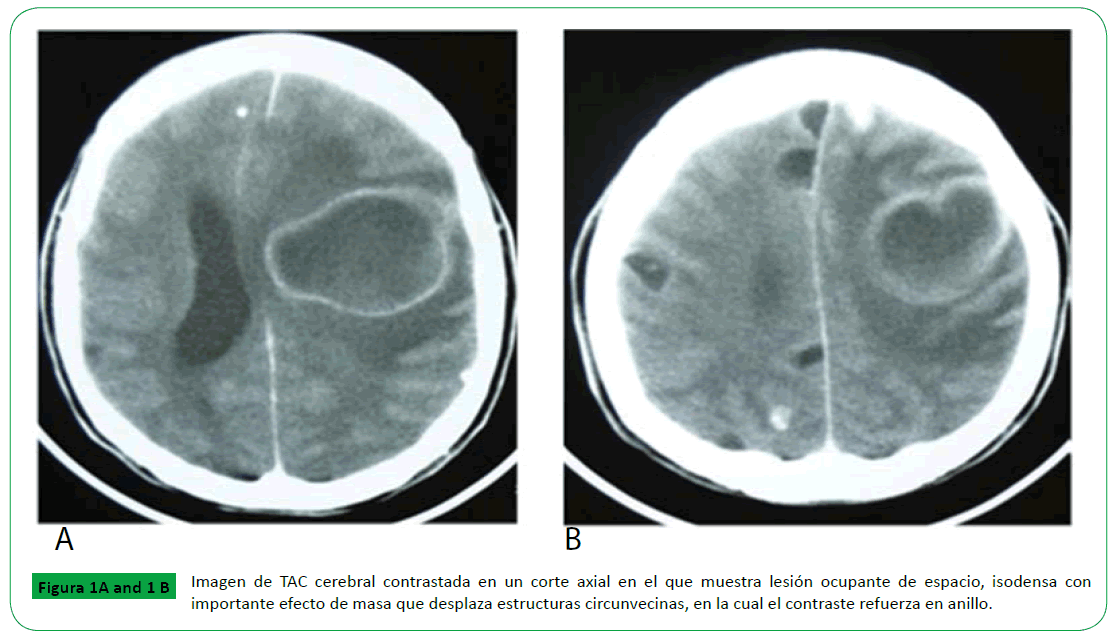
Figura 1A and 1B: Imagen de TAC cerebral contrastada en un corte axial en el que muestra lesión ocupante de espacio, isodensa con importante efecto de masa que desplaza estructuras circunvecinas, en la cual el contraste refuerza en anillo.
Fue presentada al servicio de neurocirugía con el diagnostico de probable absceso cerebral por el servicio de neurología, estableciéndose en ese momento manejo quirúrgico de emergencia. El abordaje se hizo a nivel temporal izquierdo realizando flap de cuero cabelludo en herradura, de 8 cm con base hacia el pabellón auricular, se hizo craniectomía de 3 x 3 cm (agujero de trepano ampliado), durotomia en herradura de 2 cm. Se extrajeron 50 cc de líquido francamente purulento y fétido a través de sonda de alimentación no.10 french (Figura 2).
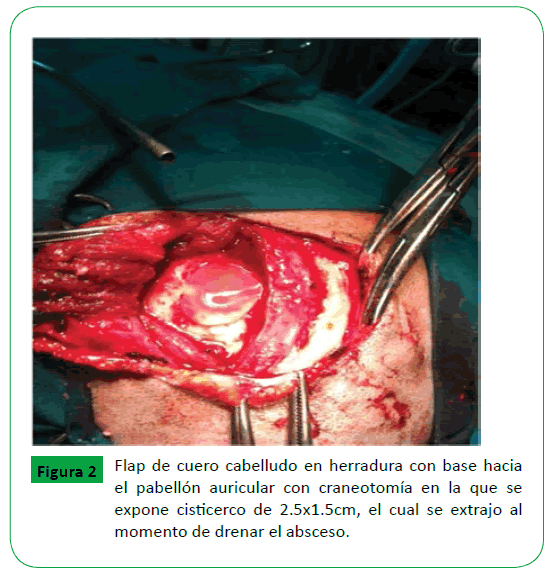
Figura 2: Flap de cuero cabelludo en herradura con base hacia el pabellón auricular con craneotomía en la que se expone cisticerco de 2.5x1.5cm, el cual se extrajo al momento de drenar el absceso. Figura
Se decidió abordar de la forma menos agresiva por encontrarse la lesión en área cerebral elocuente, por lo que se hizo corticotomia mínima de 5 mm y no se realizó capsulectomia. Al momento en que se retiró la sonda de alimentación se extrajo consigo un cisticerco integro, dentro de su vesícula (Figura 3).
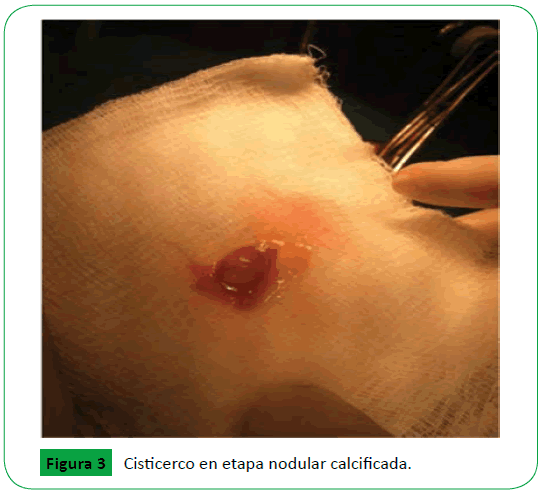
Figura 3: Cisticerco en etapa nodular calcificada.
Luego de la cirugía, la paciente fue manejada con triple cobertura antibiótica: clindamicina, vancomicina y ceftriaxona por un periodo de 4 semanas, periodo durante el cual presento remisión de su déficit neurológico. Dentro de su manejo se utilizaron manitol, dexametasona y anticomiciales.
Discusión
La forma de presentación parenquimatosa constituye el 29-62% de los casos de NCC, siendo la forma más frecuente.
Suelen ser quistes de tipo celuloso, localizados sobre todo en áreas corticales del SNC y ganglios de la base. La larva puede permanecer viva en el interior durante largo tiempo (hasta más de 10 años) y el paciente se muestra asintomático. La clínica neurológica se presenta cuando la larva muere, dado que se produce una alteración de la regulación osmótica y un consiguiente aumento del tamaño del quiste (estadio vesicularcoloidal). Esto provoca cambios inflamatorios en las zonas adyacentes, sobre todo edema cerebral.
La crisis convulsiva es la forma más frecuente de manifestación de la NCC (50-80%), sobre todo de la forma parenquimatosa. Así, en regiones de cisticercosis endémica, la epilepsia de inicio tardío (en mayores de 25 años), es muy sugestiva de NCC, pudiendo presentar todo tipo de crisis (focales, focales secundariamente generalizadas o de inicio generalizado).
Incluso pacientes con NCC parenquimatosa inactiva (estadio calcificado), pueden tener crisis epilépticas.
Si los quistes se localizan sobre áreas cerebrales elocuentes, pueden aparecer signos neurológicos focales. Los más frecuentes son: déficit motor, piramidalismo, ataxia cerebelosa, entre otros.
El diagnóstico diferencial con tumores u otros procesos infecciosos del SNC, se ve dificultado por el curso progresivo de las manifestaciones.
La cefalea es un signo común a todas las formas. Puede ser hemicraneal o bilateral, y a menudo es confundida con migrañas sin aura o con cefaleas tensionales.
Conclusión
Aunque la presentación clínica de la paciente en el caso antes relatado representa un forma atípica de presentación de neurocisticercosis y a pesar de la escasez de casos reportados y la poca información en la literatura en relación a cisticercos abscedados, es evidente que la posibilidad se encuentra latente en cada uno los casos y sobre todo en los que dichas lesiones se encuentran en el parénquima cerebral. Por tanto es mandatorio tener en cuenta la coexistencia de otras lesiones ocupativas junto con la neurocisticercosis como es el caso de un absceso cerebral.
22312
References
- Monente LI, Miranda L, Zubimendi IG, Mena JU, de Gurtubay Gálligo IG (2004) Neurocisticercosis. Una enfermedad emergente. In Anales del sistema sanitario de Navarra 27: 201-210).
- Tripathi RP, Gupta A, Gupta S, Kumaran SS, Khushu S, Dev A (2000) Coexistence of dual intracranial pathology clinical relevance of proton MRS. Neurol India 48: 365.
- Gabriël S, Blocher J, Dorny P, Abatih E, Schmutzhard E, et al. (2011) Revisiting the “Del Brutto diagnostic criteria” for the diagnosis of neurocysticercosis. Tropical Medicine & International Health.
- Garcia HH, Evans CA, Nash TE, Takayanagui OM, White AC, et al. (2002) Current consensus guidelines for treatment of neurocysticercosis. Clin Microbiol Rev 15: 747-756.
- Fleury A, Chavarría A, Carrillo Mezo R, Sciutto E (2006) Cisticercosis en el ser humano. Cisticercosis: guía para profesionales de la salud. pp: 41-85.
- Bryceson ADM (1999) Neurocysticercosis: A Clinical handbook. Brain 122: 372-373.
- Del Brutto OH (2012) Neurocysticercosis: A review. Scientific World Journal 2012: 159821.
- Gurung G, Shrestha B, Shah TC (2005) Unusual presentation of neurocysticercosis: Report of two cases. Nepal J Neurosci 2: 185-89.
- Quiroz JCD Neurocisticercosis: Problemas Comunes. Revista de Neurología pp: 52-55.
- Goyo-Rivas JDJ, García Castillo E, Correa M (1999) Absceso cerebral en niños. Revista Cubana de Pediatría 71: 13-22.
- Greenberg MS (2004) Abscesos cerebrales. Manual de Neurocirugía 1: 371-382.
- Greenberg MS (2004) Infecciones parasitarias del SNC. Manual de Neurocirugía 1: 405-411.
- Mantilla JCN. Cárdenas AJM (2012) Absceso encefálico. Revista de los estudiantes de medicina de la universidad industrial de Santander.








