Palabras clave
prevalencia, cáncer de cuello uterino, citología, prueba de Papanicolaou.
Keys words
prevalence, uterine cervical neoplasms, cytology, Papanicolaou test.
Introducción
El cáncer de cuello uterino es el crecimiento anormal y desorganizado de las células que lo componen, formando tumores que pueden afectar a otros órganos. En la actualidad es sabido que la causa necesaria para el desarrollo del cáncer de cuello uterino es la infección por el Virus del Papiloma Humano (VPH) el cual, según datos epidemiológicos y virológicos, causa cerca del 100% de los casos de este tipo de cáncer [1].
Existen más de 100 tipos de VPH de los cuales cuatro, 16, 18, 31 y 45, son responsables del 80% de los casos de cáncer de cuello uterino [2]. La incidencia de infección por VPH es más frecuente en las mujeres menores de 30 años y disminuye al aumentar la edad, pero en el caso de Colombia, la incidencia aumenta en las mujeres mayores de 54 años [1].
Adicional a la infección con el VPH existen otros factores de riesgo que aumentan la probabilidad de desarrollar cáncer de cuello uterino como el tabaquismo, el inicio temprano de relaciones sexuales, elevado número de compañeros sexuales, antecedentes de otras infecciones de transmisión sexual y uso inadecuado del condón [2]. Entre los factores de protección se incluyen la vacunación contra el VPH para mayores de 9 años que inmuniza contra los genotipos 16 y 18 los cuales están relacionados con el 70-80% de los casos de cáncer de cuello de uterino; a la vacunación se suma el uso adecuado y permanente del condón y la citología cervicouterina como prueba diagnóstica de las lesiones preneoplásicas [2].
La tamización de dichas lesiones ha sido una de las principales estrategias de prevención de este cáncer, dado que la implementación de la citología cervicouterina, además de evidenciar resultados favorables en la identificación de las lesiones preneoplásicas, ha derivado en la disminución de los casos de cáncer cérvico-uterino en diferentes lugares [3-8].
Por otra parte, en Colombia el cáncer de cuello uterino es la primera causa de muerte por cáncer en mujeres de 30 a 59 años y la segunda en el mundo. Según las estadísticas de defunciones del DANE han muerto alrededor de 2000 mujeres por año desde el 2008 hasta el 2013, cifra que a pesar estar en disminución sigue siendo alta, ya que este cáncer es una enfermedad que puede diagnosticarse a tiempo y evitar de esta manera la muerte. Aunque la enfermedad evidencia un descenso progresivo sus tasas de incidencia siguen siendo altas [9, 10].
Particularmente, en las lesiones preneoplásicas, estudios previos en Colombia han reportado prevalencias de alteraciones en la citología cérvico-vaginal del 8,5% en Medellín, 12% en Tuluá y 15,8% en Pueblorrico-Antioquia, lo que evidencia la variabilidad en los perfiles de cada población y la imposibilidad o no conveniencia de extrapolar los resultados previos a otro tipo de poblaciones [11-13].
Teniendo presente la variabilidad de los perfiles en los hallazgos oncológicos de la citología cérvico-vaginal, la necesidad de disponer de estudios sobre su prevalencia en cada población de interés, el hecho que en el norte antioqueño no se han desarrollado estudios que de forma sistemática estudien la prevalencia de las alteraciones preneoplásicas y la necesidad de aportar evidencia investigativa como base para la toma de decisiones relacionadas con la disminución de la mortalidad y la morbilidad por este tipo de cáncer, se desarrolló una investigación con el objetivo de determinar la prevalencia de lesiones preneoplásicas y su asociación con factores sociodemográficos en un municipio del norte de Antioquia-Colombia, 2008-2012.
Material y métodos
Tipo de estudio: descriptivo transversal.
Población de estudio: mujeres de un municipio del norte de Antioquia-Colombia que se realizaron la citología cervicouterina durante el periodo comprendido entre el primero de enero de 2008 y el 30 de octubre de 2012, sin importar la edad, su afiliación al sistema de seguridad social en salud ni el área de procedencia, sea urbana o rural. La población estuvo conformada por 4282 registros con los cuales se estableció la prevalencia de periodo.
Recolección de la información: la fuente de información fue secundaria consistente en una base de datos que consolida la información de citologías realizadas en el periodo de estudio, cuyas variables son edad, régimen de afiliación en salud, hallazgos microbiológicos relacionados con las infecciones por Cándida spp. Trichomonas spp. Vaginosis bacteriana u otros microorganismos, y hallazgos oncológicos como alteraciones de singificado indeterminado, LIE de bajo y alto grado, inflación y atrofia.
Las variables enunciadas fueron consignadas en una base de datos de Excel; para evaluar la reproducibilidad de la información se hizo una prueba piloto para extraer los datos de un mes de estudio por parte de personas diferentes para garantizar la veracidad de los datos, además se realizó una verificación por rangos y contingencial-lógica [14].
Análisis de la información: la descripción de la población se realizó con frecuencias y medidas de resumen para la edad; se calculó la prevalencia global y específica de los diferentes hallazgos oncológicos según grupo etario y se determinó la presencia o no de asociación estadística entre estas variables con la prueba chi cuadrado de Pearson y exacta de Fisher. Se realizaron comparaciones de la edad con la presencia de atrofia, inflamación y alteración con la citología con base en la prueba t Student, y de la edad con los resultados oncológicos clasificados como negativos, indeterminados o positivos con base en ANOVA, dado el cumplimiento de los supuestos de normalidad (evaluado con la prueba de Kolmogorov-Smirnov con corrección de la significación de Lilliefors) y homocedasticidad (estadístico de Levene).
Aspectos éticos: se garantizó la confidencialidad de la información y se tuvieron presentes los principios de la Resolución 8430 de 1993 del Ministerio de Salud de Colombia, la cual clasifica esta investigación como un estudio sin riesgo.
Resultados
La edad promedio fue 36,8 años con rango entre 11 y 80, el 50% de los valores centrales de la edad estuvieron entre 25 y 47 años. La mayoría de las mujeres tenía una edad entre 30 y 50 años, la menor proporción correspondió a las mayores de 50 años; además el 9,9 eran adolescentes y el 2,7% adultos mayores; mientras que el 80,9% están afiliadas al régimen subsidiado (Tabla 1).
La prevalencia de citologías positivas fue 3,5%, de las alteraciones de significado indeterminado 5,0%, atrofia 6,2% e inflamación en el 44,8% (Tabla 1). Entre los resultados indeterminados el 4,8% fue ASC-US, AGC-NOS 3 casos y ASC-H 5 casos; entre los positivos el 3,0% fue de LIE-BG y el 0,5% LIEAG; agrupando los resultados positivos y las alteraciones de significado indeterminado, se halló una prevalencia de alteraciones en la citología del 8,5%.
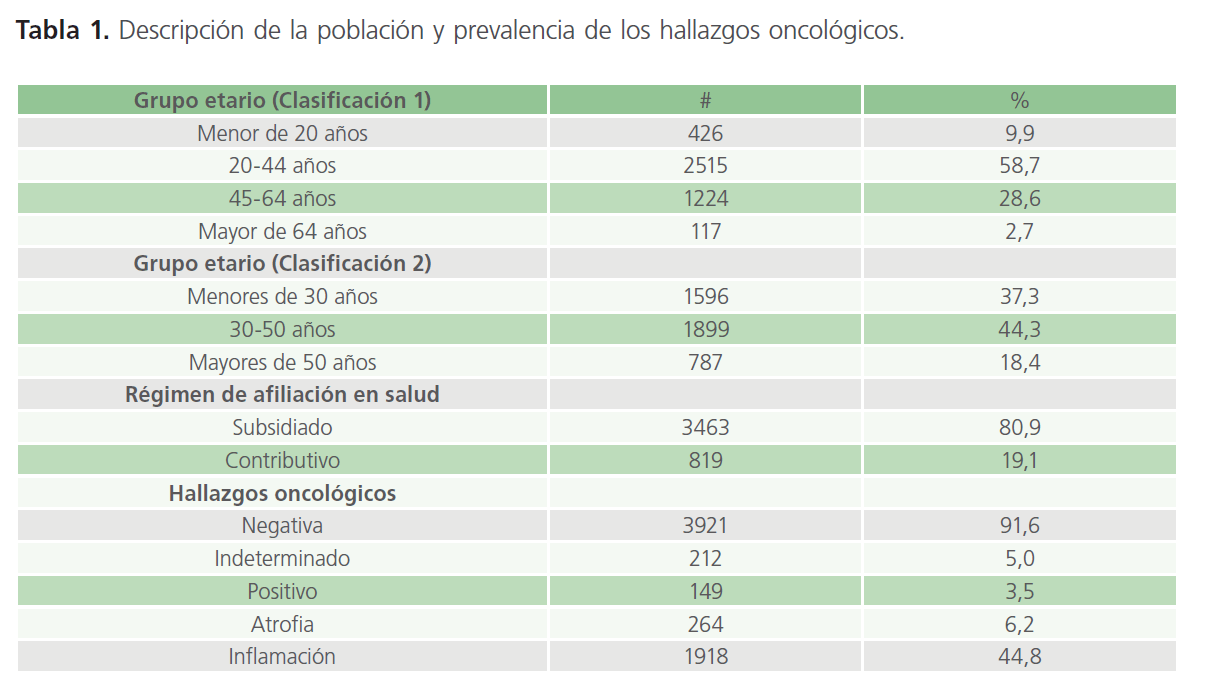
Tabla 1: Descripción de la población y prevalencia de los hallazgos oncológicos.
La prevalencia de atrofia fue estadísticamente mayor en la medida que aumentó el grupo etario siendo del 0,7% en adolescentes y de 39,3% en adultos mayores; la prevalencia de inflamación fue estadísticamente menor en las mujeres con edad superior a 50 años; mientras que la prevalencia de alteraciones de significado indeterminado y las citologías positivas fue estadísticamente mayor en las adolescentes. Por su parte, no se halló asociación estadística entre la prevalencia de hallazgos oncológicos y el régimen de afiliación en salud (Tabla 2).
Tabla 2: Comparación de la prevalencia de los hallazgos oncológicos según grupo etario.
La edad promedio fue estadísticamente mayor en las mujeres con atrofia (entre 19,8 y 23,0 años), sin inflamación (entre 2,1 y 3,7 años) y con citología negativa (entre 2,1 y 3,7 años) (Figura 1A, B, D). Al comparar los hallazgos oncológicos clasificados en negativos, indeterminados y positivos, con la edad se halló una asociación estadísticamente significativa (Anova=0,000), en las comparaciones múltiples se observó que las negativas presentaron una edad entre 4 y 9 años mayor frente a las positivas, mientras que las mujeres con alteraciones de significado indeterminado tuvieron una edad media entre 2,4 y 9,3 años mayor que las positivas (Figura 1C).
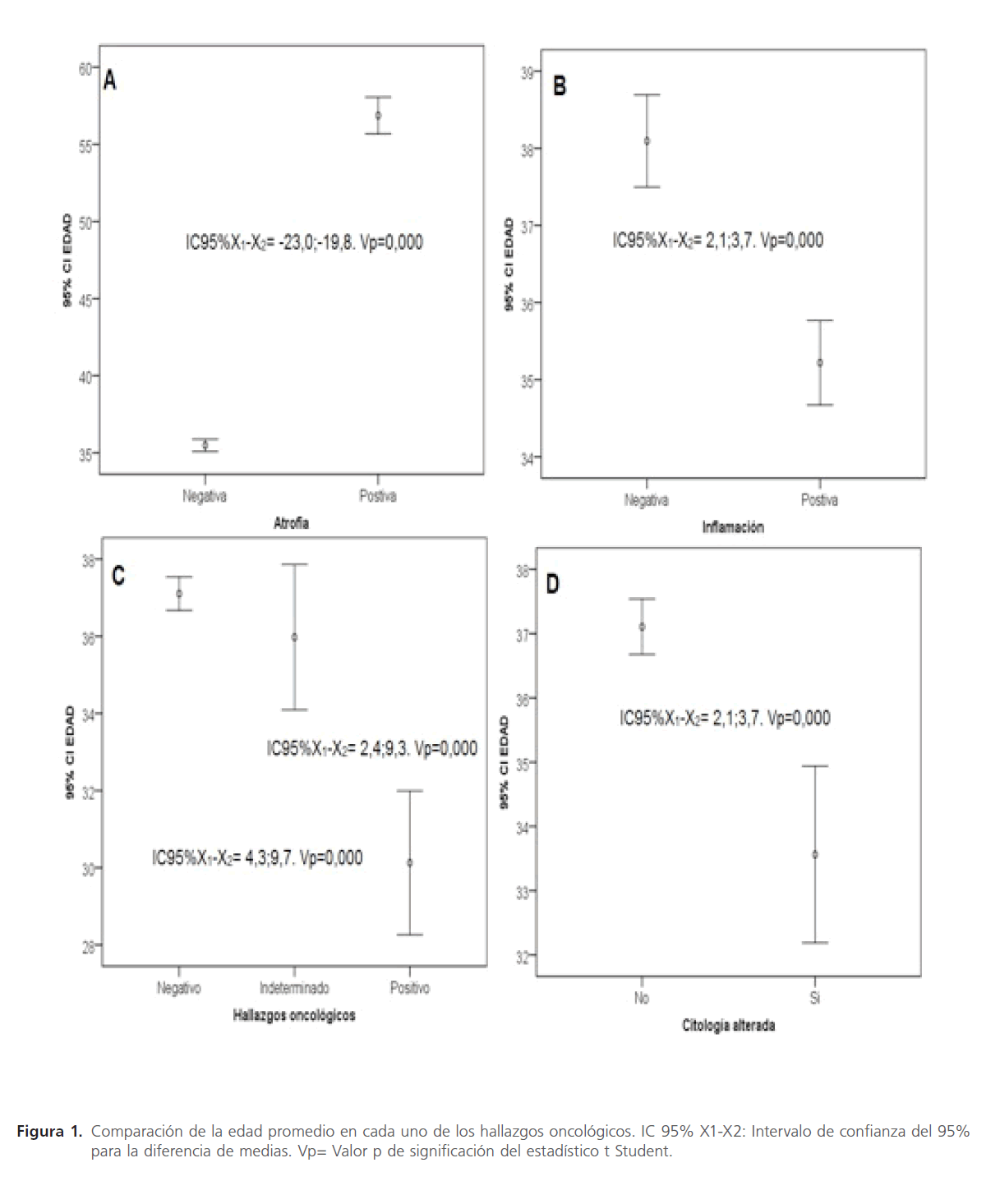
Figura 1: Comparación de la prevalencia de los hallazgos oncológicos según grupo etario.
Discusión
Se halló una elevada prevalencia de citologías positivas y de alteraciones de significado indeterminado, principalmente en adolescentes, y una alta frecuencia de atrofia e inflamación en las adultas; esto pone de manifiesto el alto grado de susceptibilidad y vulnerabilidad al que están expuestas las mujeres de la población de referencia.
La prevalencia global de alteraciones citológicas fue 8,5%, dato equivalente al encontrado en el estudio de Cardona en Medellín y que contrasta con lo reportado en dos estudios realizados en otros lugares de Colombia; así, Grisales encontró una prevalencia global de alteraciones del 15,8% en Pueblorrico- Antioquia y Mendoza un 12,5% en Tuluá [11-12]. Las LIE presentaron una prevalencia del 3,0% para las de bajo grado y 0,5% las de alto grado; esto resulta levemente mayor a lo encontrado en el estudio de Cardona con 2% de LIE de bajo gado y 0,3% LIE de alto grado; además contrasta con lo encontrado por Grisales que fue del 3,9 para LIE de bajo grado y 1,9% para las de alto grado, mientras que en Tuluá fue de 8,2% las LIE de alto grado y 0,9% en las de bajo grado [11-13].
Los ASC-US tuvieron una prevalencia del 4,8% siendo levemente mayor a la encontrada por Cardona del 3,2% y mucho menor a la encontrada en los estudios de Grisales del 10% y Mendoza del 2,5% [11-13]. Estudios realizados fuera de Colombia han reportado frecuencias relativas del 7% para ASCUS, frecuencias absolutas entre 2 y 3 millones por año, mientras que otros han reportado prevalencias por grupo etario del 2,4% en menores de 55 años y 2% en las mayores de esta edad [15-17]. Las diferencias expuestas podrían explicarse por las características de base de la población de estudio o por problemas en la reproducibilidad de la técnica [18-20].
La importancia de las alteraciones de significado indeterminado radica en que algunos estudios han referido su progresión a LIE con una frecuencia hasta del 61% [21]. A pesar de esto, en algunos contextos se ha criticado su valor epidemiológico y clínico por razones como el no tener claridad sobre el manejo de mujeres con este diagnóstico, por incrementar los costos de atención, presentar problemas de reproducibilidad, generar errores de clasificación de las mujeres en riesgo, disminuir la calidad de exámenes posteriores como la colposcopia y el no conducir a un uso claro y secuencial de recursos como el seguimiento citológico, la detección de VPH y otros [16, 21-23].
Las alteraciones en la citología, incluyendo LIE y ASC-US, tuvieron una mayor prevalencia en el grupo de adolescentes al igual que en el estudio de Cardona [11]. La mayor prevalencia en adolescentes se ha atribuido a que en este grupo las LIE de bajo de grado comienzan en una ventana de tiempo similar a la del inicio de las relaciones sexuales en respuesta a la infección por VPH, mientras que la presencia de LIE de alto grado se da con mayor frecuencia en otros grupos etarios como indicador de la persistencia de la infección [24].
Respecto a la prevalencia de atrofias se encontró que fue mayor en las mujeres de mayor edad, al igual que lo encontrado en estudios de Medellín, mientras que la presencia de inflamación fue mayor en las mujeres jóvenes contrastando con lo reportado en la misma ciudad [11]. Específicamente los hallazgos de inflamación en la citología cérvico-vaginal resultan controversiales por ser reflejo de múltiples eventos como infección por C. trachomatis, Candida albicans, Tricomonas vaginalis, vaginosis bacteriana o virus Herpes simplex, o el uso del DIU [3, 25-27]. En general se debe tener presente que un buen programa de tamización de cáncer cérvicouterino basado en la citología, que se caracterice por ser estandarizado con altos criterios de calidad, con alta cobertura y oportunidad, y con estrategias claras de manejo de cada categoría diagnóstica, permite el control de la morbilidad y mortalidad asociadas a esta causa [28, 29].
A pesar de las ventajas expuestas es necesario recabar en las limitaciones de esta ayuda diagnóstica entre las que se destacan problemas de reporte, diagnóstico y manejo de las pacientes; problemas en la implementación estandarizada de la técnica, baja evaluación y seguimiento de los programas de control de este cáncer [3, 30-32].
Particularmente en Medellín, un estudio reciente evidenció que en 181 placas evaluadas solo se halló concordancia en 55 con un índice kappa global de 0,31 se refleja una baja reproducibilidad; el estudio concluye que existe una alta variabilidad en la interpretación de los resultados citológicos entre los centros estudiados [20].
Frente al panorama descrito se debe mejorar la cobertura de la prueba y la delimitación de la población en riesgo, las estrategias de prevención secundaria relacionadas con el diagnóstico precoz y el tratamiento oportuno [31], el mejoramiento de la prueba en términos de su validez y reproducibilidad [20].
Entre las limitaciones del estudio se encuentra el sesgo temporal propio de las investigaciones descriptivas y las relacionadas con el registro de la información en el laboratorio en el cual no se incluyen otras variables importantes como el consumo de tabaco, la edad de inicio de las relaciones sexuales, el número de compañeros sexuales, la escolaridad y otros relacionados con las alteraciones preneoplásicas.
Conclusiones
Se encontró una elevada prevalencia de alteraciones en la citología cervicovaginal, siendo mayor el riesgo de LIE y alteraciones de significado indeterminado en las adolescentes; esto pone de manifiesto que este subgrupo, al igual que lo reportado en estudios previos, presenta un elevado riesgo frente al cáncer cérvico-uterino.
El estudio se desarrolló en la totalidad de mujeres que se realizaron la citología en el periodo de estudio, lo que le confiere alta validez externa y permite una medición más exacta de la prevalencia de los hallazgos oncológicos descritos.
En coherencia son los objetivos de la investigación descriptiva, este estudio permitió determinar la magnitud de las alteraciones preneoplásicas y su distribución según grupo etario y régimen de afiliación en salud, lo que constituye un insumo valioso para la planificación de acciones en salud, la orientación de decisiones relacionadas con el control de este tipo de cáncer en la municipalidad, la ejecución de investigaciones posteriores en este tema y la generación de evidencia sobre la necesidad de conocer los perfiles propios de cada municipio.
Las evidencias derivadas de este tipo de investigaciones debe mancomunarse a otras iniciativas relacionadas con el control del cáncer cérvico-uterino, con el fin de disminuir su morbilidad y mortalidad.
Conflicto de intereses
ninguno de los autores declara conflicto de intereses para la publicación de este manuscrito.
529
References
- Organización Panamericana de Salud, Organización Mundial de la Salud. OPS/OMS resalta la importancia de la Vacuna contra el VPH en Colombia. [Consultado en enero de 2013]. Disponible en: https://www.paho.org/col/index.php?option=com_content &view=article&id=1683:opsoms-resalta-la-importancia-de-la-vacuna-contra-el-vph-en-colombia-&catid=758&Itemid=551.
- Profamilia. Cáncer de cuello uterino. [Consultado en enero de 2013]. Disponible en: https://www.profamilia.org.co/ cancerdecuellouterino/DESCARGAS/informacion_CCU.pdf.
- Gaitán, H., Rubio, J., Eslava, J. Asociación de la citología cérvico vaginal inflamatoria con la lesión intraepitelial cervical en pacientes de una clínica de salud sexual y reproductiva en Bogotá, Colombia 1999- 2003. Revista de Salud Pública 2004; 6 (3): 253-69.
- República de Colombia. Ministerio de Salud. Resolución 412 de 2000. Norma técnica para la detección temprana del cáncer de cuello uterino y guía de atención de lesiones preneoplásicas de cuello uterino.
- Sankaranarayanan, R., Budukh, A., Rajkumar, R. Effective screening programmes for cervical cancer in low-and middle-income developing countries. Bull World Health Organ 2001; 79: 954-62.
- Andrae, B., Kemetli, L., Sparén, P., Silfverdal, L., Strander, B., Ryd, W. et al. Screening-preventable cervical cancer risks: Evidence from a nationwide audit in Sweden. J Natl Cancer Inst. 2008; 100 (9): 622-9.
- Rebolj, M., van Ballegooijen, M., Berkers, L., Habbema, D. Monitoring a national cancer prevention program: Successful changes in cervical cancer screening in the Netherlands. Int J Cancer. 2007; 15 (4): 806-12.
- Huertas, S., Acosta, J., Cabarcas, M., Sánchez, Á., Ricaurte, O. Prevalencia de lesión escamosa intraepitelial (LEI) y malignidad para las atipias escamosas de significado indeterminado (ASC-US), en población perteneciente a una aseguradora pública en Colombia, 2004-2005. Revista Colombiana de Obstetricia y Ginecología 2008; 59 (2): 124-130.
- Ministerio de Salud de Colombia. Plan Decenal para el Control del Cáncer en Colombia, 2012-2021. [Consultado en junio de 2014]. Disponible en: https://www.iccp-portal.org/sites/default/ files/plans/PlanDecenal_ControlCancer_2012-2021.pdf.
- DANE Departamento Administrativo Nacional de Estadísticas. Defunciones no fetales. [Consultado en enero de 2013]. Disponible en: https://www.dane.gov.co/index.php/es/ poblacion-y-demografia/nacimientos-y-defunciones/118- demograficas/estadisticas-vitales/2877-defunciones-no-fetales.
- Cardona-Arias, JA., Valencia-Arredondo, M. Prevalencia de alteraciones oncológicas en la citología cervicovaginal de pacientes de una institución prestadora de servicios de salud de Medellín, 2010-2012. Rev CES Med. 2014; 28 (1): 7-20.
- Mendoza, L., Pedroza, M., Micolta, P., Ramírez, A., Cáceres, C., López, D. et al. Prevalencia de lesiones de bajo y alto grado de cuello uterino en una ciudad colombiana. Revista Chilena de Obstetricia y Ginecología 2012; 77 (2): 129-36.
- Grisales, H., Vanegas, A., Gaviria, A., Castaño, J., Mora, M., Borrero, M. et al. Prevalencia de anormalidades de células epiteliales y factores asociados en mujeres de un municipio rural colombiano. Biomédica 2008; 28 (2): 271-83.
- Hernández, B., Velasco, H. Encuestas transversales. Salud pública de México 2000; 42 (5): 447-55.
- Emerson, R., Puzanov, A., Brunnemer, C., Younger, C., Cramer, H. Long-term follow-up of women with atypical squamous cells of undetermined significance (ASCUS). Diagn Cytopathol. 2002; 27 (3): 153-7.
- Solomon, D., Schiffman, M., Tarone, R. ALTS Study group. Comparison of three management strategies for patients with atypical squamous cells of undetermined significance: Baseline results from a randomized trial. J Natl Cancer Inst. 2001; 93 (4): 293-9.
- Saad, R., Dabbs, D., Kordunsky, L., Kanbour, A., Silverman, J., Liu, Y. et al. Clinical significance of cytologic diagnosis of Atypical Squamous Cells, cannot exclude high grade, in perimenopausal and postmenopausal women. Am J Clin Pathol. 2006; 126 (3): 381-8.
- Corredor, E., Castillo, M. Prevalencia de lesión escamosa intraepitelial en pacientes con atipias de células glandulares. Hallazgos colposcópicos e histopatológicos en una Institución de referencia en Bogotá, Colombia. Revista Colombiana de Obstetricia y Ginecología 2008; 59 (2): 118-23.
- Lee, K., Darragh, T., Joste, N., Krane, J., Sherman, M., Hurley, L. et al. Atypical glandular cells of undetermined significance (AGUS). Interobserver reproducibility in cervical smears and corresponding thin-layer preparations.Am J Clin Pathol. 2002; 117 (1): 96-102.
- Guevara, E., Baena, A., Almonte, M., Salazar, J., Gaviria, A., Sánchez, G. Reproducibilidad en la lectura de un set de placas de citología cérvico-uterinas en cuatro centros especializados de Medellín, Antioquia. Rev. Fac. Nac. Salud Pública 2014; 32 (2): 54-60.
- McGrath, C. ASCUS in Papanicolaou Smears. Problems, controversies, and potential future directions. Am J Clin Pathol. 2002; 117 (Suppl. 1): S62-S75.
- Solares, M., Álvarez, L., García, A., Maestre, A., Velasco, J. Diagnóstico citológico de ASCUS. Identificación del riesgo para displasia cervical mediante test del virus del papiloma humano. ClinInvest Gin Obst. 2005; 32 (2): 50-3.
- Ministerio de la Protección Social, Instituto Nacional de Cancerología. Recomendaciones para el tratamiento de las pacientes con citología reportada con células escamosas atípicas de significado indeterminado (ASC-US) en Colombia. Guía de Práctica Clínica. Bogotá: Instituto Nacional de Cancerología. 2007.
- Moscicki, A., Schiffman, M., Kjaer, S., Villa, L. Updating the natural history of HPV and anogenital cancer. Vaccine 2006; 24 (Suppl. 3): S42-51.
- Paler, R., Simpson, D., Kaye, A., Gunn, S., Felix, J. The relationship of inflammation in the papanicolaou smear to Chlamydia trachomatis infection in a high-risk population. Contraception 2000; 61 (3): 231-4.
- Singh, V., Parashari, A., Satyanarayana, L., Sodhani, P., Gupta, MM., Sehgal, A. Biological behavior and etiology of inflammatory cervical smears. Diagn Cytopathol. 1999; 20: 199- 202.
- Kaplan, B., Orvieto, R., Hirsch, M., Rabinerson, D., Braslavski, D., Bar-Hava, I., Ben-Rafael, Z. The impact of intrauterine contraceptive devices on cytological findings from routine Pap smear testing. Eur J Contracept Reprod Health Care 1998; 3: 75-77.
- Castro, M., Vera, L., Posso, H. Epidemiología del cáncer de cuello uterino: estado del arte. Revista Colombiana de Obstetricia y Ginecología 2006; 57 (1): 182-9.
- Gómez, D., López, J. Human papillomavirus infection and cervical cancer: Pathogenesis and epidemiology. Communicating Current Research and Educational Topics and Trends in Applied Microbiology 2007; 1: 680-8.
- Castellsagué, X. Natural history and epidemiology of HP Vinfection and cervical cancer. Gynecologic Oncology 2008; 110 (Suppl. 2): S4-S7.
- Miller, A. Quality assurance in screening strategies. Virus Res. 2002; 89: 295-299.
- Valdespino, V., Valdespino, V. Cervical cancer screening: State of the art. Current Opinion in Obstetrics and Gynecology 2006; 18: 35-40.








