Keywords:
Dolor musculoesquelético, ultrasonografia, dolor de hombro, dolor.
Introducción
La valoración de pacientes con patología del aparato locomotor representa una importante proporción del trabajo en las consultas en las unidades de baja prioridad de los servicios de urgencias [1].
Un punto de interés en el manejo de este grupo de patologías es el costo y eficacia de las pruebas complementarias. Si bien la resonancia magnética (RM) es la prueba de mayor utilidad en este tipo de valoraciones [2], la ultrasonografía (US) es una técnica más accesible, de rápida disposición y mucho más barata [3,4]pero más importante que ello, es que en gran medida, la información que aporta permite un sustento sólido para la toma de decisiones médicas en urgencias [5]. Otra ventaja respecto a la RM es la posibilidad de la valoración de la microanatomía fibrilar [6].
La US viene siendo utilizada en medicina deportiva tanto o más que la RM [2]. Además de permitir la realización de diagnósticos a la cabecera del paciente, es de utilidad para la realización de aspiraciones difíciles [7] o la administración de corticoides, anestésicos o incluso agentes biológicos [8-10].
Se ha demostrado que entre observadores entrenados, la ecografía tiene una muy aceptable fiabilidad interobservador, lo cual garantiza que los resultados obtenidos puedan ser reproducibles y por lo tanto aplicables tanto asistencialmente como en investigación [5].
La administración de tratamientos intra articulares por medio de la ecografía permite adicionalmente equiparar la precisión de facultativos menos entrenados con la de reumatólogos expertos [9]. Dado que la aplicación de la US es relativamente nueva en este tipo de patología, se vienen desarrollando normas para la capacitación de reumatólogos basadas en la opinión y el consenso de expertos [11,12].
Generalidades y consideraciones anatómico-ultrasonográficas La exploración del aparato locomotor por medio de la ecografía requiere el uso de sondas lineales capaces de realizar estudios a escasa profundidad y con suficiente resolución [13]. Con excepción de la cadera y la articulación sacroilíaca, las estructuras a valorar no se encuentran a más de 1-2 cm de profundidad en condiciones normales [14].
Como en cualquier estudio ecográfico, la densidad ecográfica o ecogenicidad es el punto de referencia que nos permitirá distinguir estructuras anatómicas sin embargo, el apropiado entrenamiento y conocimiento de las disposiciones morfológicas son fundamentales para realizar un diagnóstico ecográfico [12,14].
En la tabla 1 se enumeran las distintas estructuras anatómicas a valorar en los principales puntos de estudio del aparato locomotor en urgencias y los correspondientes diagnósticos que se pueden establecer por medio de la ecografía.
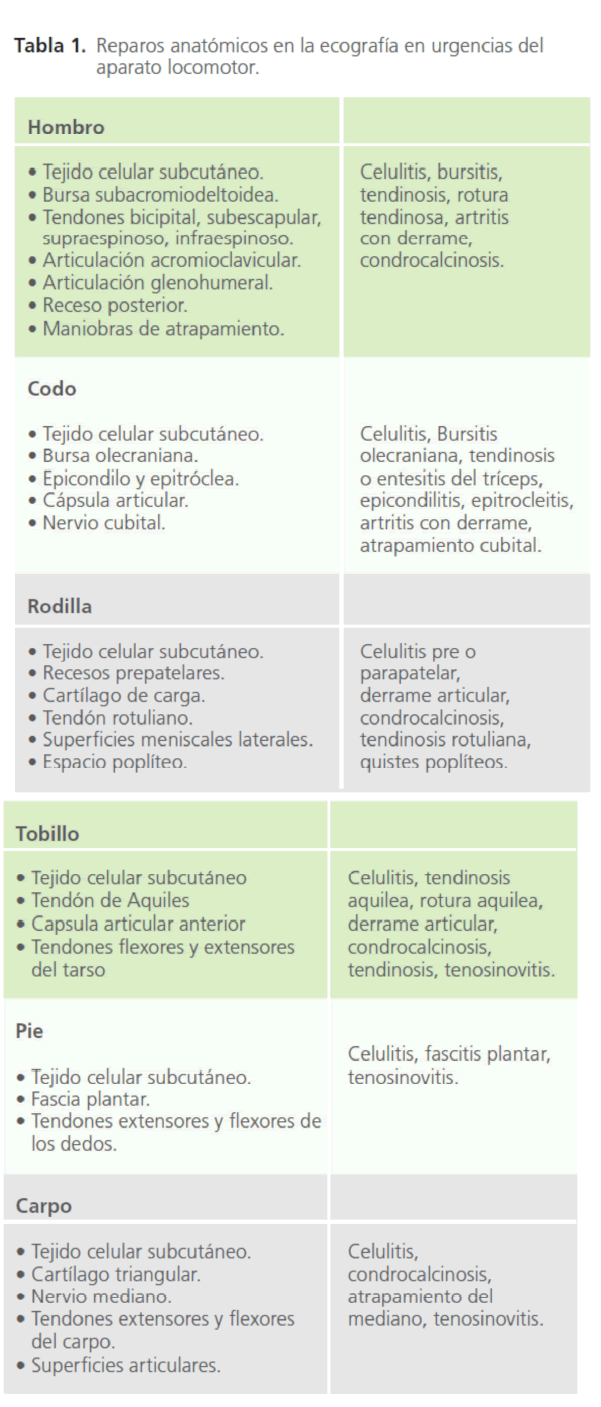
Tabla 1: Reparos anatómicos en la ecografía en urgencias del aparato locomotor.
El estudio del tejido celular subcutáneo permite identificar tumefacciones dependientes de procesos infecciosos o incluso edema y de ese modo excluir procesos más profundos que pudieran dar lugar a confusión con el diagnóstico de artritis cuando la tumefacción coincide con una superficie de extensión articular [1,14,15].
La ecografía permite rápidamente establecer el diagnóstico de bursitis utilizando los parámetros convencionales para las más importantes bursas del aparato locomotor [2,16–18]. Añadido a ello la ecografía permite realizar un estudio comparativo bilateral que habitualmente resulta suficiente cuando existen dudas [19]. Las bursas tienen especial interés cuando existe dificultad para establecer el diagnóstico semiológico de artritis o cuando se pretende realizar una artrocentesis evitando el contacto con la bursa por motivos de asepsia [7,20–22].
El estudio de los tendones es especialmente importante a nivel del hombro [23]. La patología del manguito rotador en su integridad puede ser estudiada por medio de la ecografía [ 2,23,24]. La identificación de la etiología de una determinada limitación funcional permite realizar medidas terapéuticas inmediatas o derivar al paciente a unidades específicas de tratamiento [6,7,13,21,25]. La ecografía también marca una importante diferencia en el manejo del paciente con dolor de hombro de cara al uso de infiltraciones guiadas sobre las áreas tendinosas afectadas demostrando una mayor eficacia a corto plazo y menos rotunda a largo plaza comparadas con las infiltraciones convencionales o el manejo conservador [7,9,21,22,26,27].
Otros tendones cuyo estudio es útil a través de la ecografía en urgencias son los extensores y flexores de carpo y tarso, permitiendo discriminar entre las tendinosis y tenosinovitis [28].
El estudio de los recesos y las propias articulaciones se constituye en el propósito más importante de la ecografía en urgencias por permitir el diagnóstico de procesos efusivos y guiar la realización de aspiraciones diagnósticas con cierta capacidad terapéutica asociada inmediata [7]. Si bien es cierto, los procesos efusivos semiológicos son en su mayoría fácilmente abordables, existe una proporción de ellos en los que el tamaño de las articulaciones no permite grandes volúmenes de derrame y por lo tanto resulta difícil su aspiración para estudio o la realización de infiltraciones [7,21]. En estos casos la guía ecográfica es útil y resolutiva.
El estudio del cartílago es especialmente interesante cuando se intenta descartar los procesos inflamatorios intra articulares secundarios al depósito de microcristales [20,29]. Los hallazgos ecográficos son muy característicos y junto con el perfil clínico, suelen ser suficientes para establecer el diagnóstico e iniciar el tratamiento específico [6].
Si bien la patología del aparato locomotor en urgencias es susceptible de ser estudiada en toda su integridad, sus aplicaciones más habituales se encuentran en el estudio del hombro [19,23,24,27,29], la rodilla [4,6], el codo [16–18,25] y puntualmente en articulaciones pequeñas [14].
Hombro
La patología del hombro suele ser explicable por problemas mecánicos de los tendones del manguito de los rotadores [ 19,23]. Una pequeña proporción de la patología del hombro se debe a patología infecciosa o inflamatoria siendo esta la que requiere ser descartada con prioridad antes de considerar el manejo ambulatorio [30].
La ecografía de hombro desde la cara anterior permite el estudio de la morfología del tendón del bíceps, de las dos porciones del músculo bíceps, de la bursa subacromiodeltoidea incluso por dentro de la canaleta bicipital, del tendón subescapular, infraespinoso y supraespinoso [13,23,24,30]. Las roturas parciales, completas o masivas son de fácil diagnóstico así como la distensión de la bursa y la presencia de derrame a dicho nivel [2,13,19). La presencia de calcificaciones intrantendinosas es fácilmente detectable incluso en estadios precoces en los que la radiología es insuficiente para el diagnóstico [30].
En la cara posterior permite el estudio del receso posterior de la articulación glenohumeral que junto con el receso axilar son las únicas aproximaciones que permiten el estudio de la articulación propiamente dicha [23]. En estas dos proyecciones es muy conveniente valorar la existencia de señal power doppler antes de descartar por completo la presencia de artritis o una sinovitis bilateral [13].
A nivel de la cara superior se puede realizar el estudio de la articulación acromioclavicular. No es infrecuente encontrar alteraciones en la ecoestructura de la superficie cortical de las dos vertientes de esta articulación e incluso abombamientos capsulares especialmente en pacientes ancianos [30].
El estudio ecográfico del hombro incluye la valoración dinámica de la abducción pasiva o activa del hombro [30]. La visualización del recorrido del manguito por debajo de la apófisis acromial es un signo inequívoco que descarta el síndrome de atrapamiento que puede ser provocado por cualquier proceso que aumente el grosor del manguito en un punto determinado (calcificación, distensión) o debido a alteraciones óseas que estrechen dicho pasaje (osteofitos, cayos óseos, dislocaciones) [13,23,30].
Codo
La utilidad de la ecografía en la valoración urgente de la articulación del codo radica esencialmente en la discriminación entre la bursitis y la artritis [16,20]. El codo es una articulación infrecuentemente afectada por procesos inflamatorios sistémicos si la comparamos con el carpo o la rodilla, sin embargo suele ser motivo de consulta por procesos como la bursitis séptica y brotes de artritis microcristalina [16,25,31].
El abordaje del codo por su cara anterior permite una apropiada visualización de la un tercio de la cápsula articular, sin embargo, en posición fisiológica, esta región es útil para valorar si existe o no distensión, actividad power doppler e incluso para determinar un punto apropiado de punción [18,25].
La región dorsal del codo permite un fácil acceso a la bursa y fosa olecraneana. La valoración de la bursa permite diagnosticar una bursitis y discriminarla suficientemente de otros procesos más superficiales [20,31].
Rodilla
La rodilla es la articulación periférica que motiva el mayor número de motivos de consulta dentro del ámbito de la patología del aparato locomotor [1].
Aunque la exploración física suele ser suficiente para diagnosticar una artritis de rodilla, existen situaciones problema en las que la ecografía puede inclinar drásticamente la opinión clínica hacia un determinado diagnóstico [32].
Los recesos prerotulianos, pueden acumular derrames difíciles de valorar por la exploración clínica en rodillas con artrosis avanzada, cuando la rótula está muy desplazada lateralmente en cualquier sentido o cuando el tamaño de la rodilla o el propio panículo dificultan la correcta palpación [3,6,32]. Estos recesos son fácilmente valorables por la ecografía permitiendo determinar su existencia y guiar la punción en casos en los que el volumen sea escaso o cuando se pretende minimizar el componente traumático de la punción [7,21,22].
La bursa prerotuliana es una estructura fácilmente accesible a la exploración clínica. El problema diagnóstico surge en discriminarla de los procesos infecciosos de la piel cuando estos se localizan justo por delante de ella sin embargo, la exploración comparativa de la rodilla sobre el tendón rotuliano permite realizar rápidamente esta discriminación [6,32].
En la cara posterior de la rodilla, la ecografía nos permite realizar el diagnóstico de quistes poplíteos o quistes de Baker [33–36] así como marcar un punto de punción seguro para realizar la centesis lejos del recorrido de los vasos arteriales poplíteos [3,4,6].
Finalmente, la ecografía nos permite la valoración del cartílago de carga, una vez puesta la rodilla en hiperflexión [4,6,32]. Este abordaje permite cuantificar la altura del cartílago y mucho más importante, determinar la existencia de calcificaciones intra cartílago que pueden no objetivarse en la radiología AP en carga en pacientes con pinzamientos importantes o en pacientes con depósitos microcristalinos de corta evolución [37–40].
En otras valoraciones como la de los cuernos meniscales posteriores y de los ligamentos colaterales, la ecografía es útil para iniciar el estudio diagnóstico de patología mecánica traumática siendo en ocasiones comparable a la RM [41]
Conclusiones
La ecografía permite discriminar si el origen de los procesos inflamatorios que somos capaces de identificar por medio de la exploración física se origina en tejidos superficiales, tendones o articulaciones. En líneas generales, la actitud en urgencias está orientada a descartar la patología potencialmente grave cuando no la hay y a diagnosticarla cuando la hay. En el campo de la reumatología, la patología potencialmente grave y que requiere un diagnóstico y tratamiento rápido es la artritis de origen infeccioso. En ese sentido, la ecografía es una herramienta que extiende nuestra capacidad semiológica en aquellos casos en que la valoración articular es difícil o cuando se interponen otros procesos diferenciales.
690
References
- Fialho SC de MS, de Castro GRW, Zimmermann AF, Ribeiro GG, Neves FS, Pereira IA, et al. Musculoskeletal system assessment in an emergency room. Rev Bras Reumatol. 2011 Jun;51(3):240–8.
- Kijowski R, De Smet AA. The role of ultrasound in the evaluation of sports medicine injuries of the upper extremity. Clin Sports Med. 2006 Jul;25(3):569–90, viii.
- Grobbelaar N, Bouffard JA. Sonography of the knee, a pictorial review. Semin. Ultrasound CT MR. 2000 Jun;21(3):231–74.
- Lee MJ, Chow K. Ultrasound of the knee. Semin Musculoskelet Radiol. 2007 Jun;11(2):137–48.
- Naredo E, Möller I, Moragues C, de AgustĂn JJ, Scheel AK, Grassi W, et al. Interobserver reliability in musculoskeletal ultrasonography: results from a «Teach the Teachers» rheumatologist course. Ann. Rheum. Dis. 2006 Ene;65(1):14–9.
- Friedman L, Finlay K, Jurriaans E. Ultrasound of the knee. Skeletal Radiol. 2001 Jul;30(7):361–77.
- Balint PV, Kane D, Hunter J, McInnes IB, Field M, Sturrock RD. Ultrasound guided versus conventional joint and soft tissue fluid aspiration in rheumatology practice: a pilot study. J. Rheumatol. 2002 Oct;29(10):2209–13.
- Bliddal H, Terslev L, Qvistgaard E, Konig M, Holm CC, Rogind H, et al. A randomized, controlled study of a single intra-articular injection of etanercept or glucocorticosteroids in patients with rheumatoid arthritis. Scand. J. Rheumatol. 2006 Oct;35(5):341–5.
- Cunnington J, Marshall N, Hide G, Bracewell C, Isaacs J, Platt P, et al. A randomized, double-blind, controlled study of ultrasound-guided corticosteroid injection into the joint of patients with inflammatory arthritis. Arthritis Rheum. 2010 Jul;62(7):1862–9.
- Lavelle W, Lavelle ED, Lavelle L. Intra-articular injections. Med. Clin. North Am. 2007 Mar;91(2):241–50.
- Brown AK, O’Connor PJ, Roberts TE, Wakefield RJ, Karim Z, Emery P. Ultrasonography for rheumatologists: the development of specific competency based educational outcomes. Ann. Rheum. Dis. 2006 May;65(5):629–36.
- Brown AK, O’connor PJ, Roberts TE, Wakefield RJ, Karim Z, Emery P. Recommendations for musculoskeletal ultrasonography by rheumatologists: setting global standards for best practice by expert consensus. Arthritis Rheum. 2005 Feb 15;53(1):83–92.
- Sattler H. [Value of arthrosonography of the shoulder in rheumatologic diagnosis. Examination technique, findings and their interpretation]. Z Rheumatol. 1993 Abr;52(2):90–6.
- Grassi W, Filippucci E, Busilacchi P. Musculoskeletal ultrasound. Best Pract Res Clin Rheumatol. 2004 Dic;18(6):813–26.
- Backhaus M, Schmidt WA, Mellerowicz H, Bohl-BĂ¼hler M, Banzer D, Braun J, et al. [Technical aspects and value of arthrosonography in rheumatologic diagnosis. 4: Ultrasound of the elbow]. Z Rheumatol. 2002 Ago;61(4):415–25.
- Abrazhda D, Andras L, Van Linthoudt D. [Concomitant septic and gouty olecranon bursitis]. Praxis (Bern 1994). 2007 Sep 26;96(39):1479–82.
- Rabassini A. [The elbow: normal and pathologic patterns]. Radiol Med. 1993 May;85(5 Suppl 1):220–6.
- Tran N, Chow K. Ultrasonography of the elbow. Semin Musculoskelet Radiol. 2007 Jun;11(2):105–16.
- Dinnes J, Loveman E, McIntyre L, Waugh N. The effectiveness of diagnostic tests for the assessment of shoulder pain due to soft tissue disorders: a systematic review. Health Technol Assess. 2003;7(29):iii, 1–166.
- Lee KS, Rosas HG, Craig JG. Musculoskeletal ultrasound: elbow imaging and procedures. Semin Musculoskelet Radiol. 2010 Sep;14(4):449–60.
- Epis O, Iagnocco A, Meenagh G, Riente L, Delle Sedie A, Filippucci E, et al. Ultrasound imaging for the rheumatologist. XVI. Ultrasound-guided procedures. Clin. Exp. Rheumatol. 2008 Ago;26(4):515–8.
- Gilliland CA, Salazar LD, Borchers JR. Ultrasound versus anatomic guidance for intra-articular and periarticular injection: a systematic review. Phys Sportsmed. 2011 Sep;39(3):121–31.
- Beggs I. Shoulder ultrasound. Semin. Ultrasound CT MR. 2011 Abr;32(2):101–13.
- Teefey SA, Hasan SA, Middleton WD, Patel M, Wright RW, Yamaguchi K. Ultrasonography of the rotator cuff. A comparison of ultrasonographic and arthroscopic findings in one hundred consecutive cases. J Bone Joint Surg Am. 2000 Abr;82(4):498–504.
- Finlay K, Ferri M, Friedman L. Ultrasound of the elbow. Skeletal Radiol. 2004 Feb;33(2):63–79.
- Lavelle W, Lavelle ED, Lavelle L. Intra-articular injections. Med. Clin. North Am. 2007 Mar;91(2):241–50.
- Lee H-J, Lim K-B, Kim D-Y, Lee K-T. Randomized controlled trial for efficacy of intra-articular injection for adhesive capsulitis: ultrasonography-guided versus blind technique. Arch Phys Med Rehabil. 2009 Dic;90(12):1997–2002.
- Backhaus M, Schmidt WA, Mellerowicz H, Bohl-BĂ¼hler M, Banzer D, Braun J, et al. [Technique and diagnostic value of musculoskeletal ultrasonography in rheumatology. Part 6: ultrasonography of the wrist/hand]. Z Rheumatol. 2002 Dic;61(6):674–87.
- Zanetti M, Hodler J. Imaging of degenerative and posttraumatic disease in the shoulder joint with ultrasound. Eur J Radiol. 2000 Ago;35(2):119–25.
- Martinoli C, Bianchi S, Prato N, Pugliese F, Zamorani MP, Valle M, et al. US of the shoulder: non-rotator cuff disorders. Radiographics. 2003 Abr;23(2):381–401; quiz 534.
- Laktasic-Zerjavic N. [Standardised ultrasound scanning of the elbow]. Reumatizam. 2010;57(2):62–7.
- Hauer RW, Schmidt WA, Bohl-BĂ¼hler M, Banzer D, Mellerowicz H, Sattler H, et al. [Technique and value of arthrosonography in rheumatologic diagnosis. 1: Ultrasound diagnosis of the knee joint]. Z Rheumatol. 2001 Jun;60(3):139–47.
- Chalmeta Verdejo C, Alegre Sancho JJ, AndrĂ©s RomĂ¡n Ivorra J, Ivorra Cortes J. [Popliteal cyst simulating a Baker’s cyst in a patient with Rheumatoid Arthritis: a case presentation]. Reumatol Clin. 2011 Abr;7(2):137–8.
- Di Sante L, Paoloni M, Ioppolo F, Dimaggio M, Di Renzo S, Santilli V. Ultrasound-guided aspiration and corticosteroid injection of Baker’s cysts in knee osteoarthritis: a prospective observational study. Am J Phys Med Rehabil. 2010 Dic;89(12):970–5.
- Neubauer H, Morbach H, Schwarz T, Wirth C, Girschick H, Beer M. Popliteal cysts in paediatric patients: clinical characteristics and imaging features on ultrasound and MRI. Arthritis. 2011;2011:751593.
- Stöckli C, Hunziker R, Tamborrini G. [Recurrent Baker’s cyst]. Praxis (Bern 1994). 2011 Jul 27;100(15):927–30.
- Ellabban AS, Kamel SR, Omar HASA, El-Sherif AMH, Abdel-Magied RA. Ultrasonographic diagnosis of articular chondrocalcinosis. Rheumatology International [Internet]. 2011 Dic 23 [citado 2012 Ene 29];Available from: https://www.ncbi.nlm.nih.gov/pubmed/22193232
- Lioté F. [Diagnosis of crystal-induced arthritis]. Presse Med. 2011 Sep;40(9 Pt 1):869–76.
- Tamborrini G, Backhaus M, Schmidt W, Ziswiler HR. [Ultrasound and arthritis]. Z Rheumatol. 2010 Dic;69(10):889–901; quiz 902.
- Tamborrini G, Ziswiler HR. [Musculoskeletal ultrasound I - «pearls and crystals»]. Praxis (Bern 1994). 2011 Oct 19;100(21):1289–95.
- Wareluk P, Szopinski KT. Value of modern sonography in the assessment of meniscal lesions. Eur J Radiol [Internet]. 2011 Oct 5 [citado 2012 Ene 29];Available from: https://www.ncbi.nlm.nih.gov/ pubmed/21982460.






